Le réseau veineux des membres inférieurs.
De façon schématique, le sang oxygéné, qui vient du cœur, est apporté aux membres inférieurs par les artères, alors que les veines rapportent le sang désoxygéné depuis la distalité vers le cœur.
Les membres inférieurs ont deux réseaux veineux : le réseau veineux superficiel, et le réseau veineux profond, ce dernier étantcomposé de veines dites profondes, parallèles aux artères.
Les varices ne se forment jamais sur le réseau veineux profond mais sur le réseau veineux superficiel.
Le réseau veineux profond est le réseau le plus important puisqu’il draine 9/10ème du sang veineux.
En d’autres termes, le corps humain pourrait se passer du réseau veineux superficiel puisque celui-ci ne draine que 1/10ème du sang veineux ; s’il est malade et comporte des varices, il est même susceptible de gêner le travail des veines profondes. C’est pourquoi, lorsque cela est indiqué, faire supprimer des varices n’aura pas pour conséquence d’entrainer une « moins bonne circulation » dans vos jambes, au contraire.
Les deux réseaux veineux sont reliés par des veines perforantes.
Les veines profondes sont situées plus près des muscles, voire dans les masses musculaires elles-mêmes. Ainsi, par leurs contractions, ces masses musculaires aident les veines profondes à pomper le sang vers le cœur.
Comme son nom l’indique, le réseau veineux superficiel est plus superficiel et les veines qui le composent peuvent se voir sous la peau, surtout si elles sont dilatées, variqueuses.
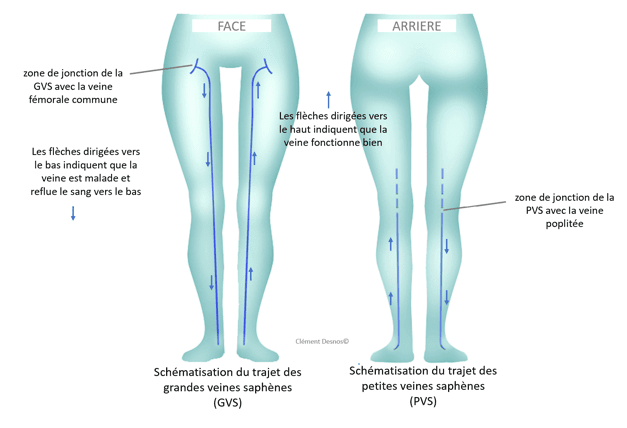
Les deux principales veines du réseau veineux superficiel sont la grande veine saphène et la petite veine saphène (les termes de saphène interne et saphène externe ne sont plus utilisés dans la nomenclature).
La grande veine saphène est la veine la plus longue du corps et chemine sur la face interne du membre inférieur. Elle nait sur la face interne du pied et remonte face interne de jambe, de genou et de cuisse pour se terminer dans l’aine et s’aboucher à la veine fémorale commune qui est une veine du réseau veineux profond.
La petite veine saphène nait sur la face externe du pied et rejoint la face postérieure de la jambe pour y cheminer jusqu’au pli du genou où elle s’abouche le plus souvent à la veine poplitée, veine du réseau veineux profond.
Les veines des deux réseaux veineux ont des valves dites « unidirectionnelles » car elles empêchent le sang de refluer vers le bas des jambes en position debout. Ces valves, composées de plusieurs valvules (clapets), sont étagées sur tout le trajet des veines.
La survenue d’une thrombose veineuse (« phlébite ») superficielle ou profonde peut endommager des valvules avec des conséquences variables selon la localisation et l’étendue de celle-ci et les dégâts causés.
Si l’atteinte concerne des veines profondes, un syndrome post-thrombotique peut s’installer progressivement avec des altérations de la peau sur le bas de la jambe telles que pigmentation, eczéma, ou rétraction et durcissement des chairs (lipodermatosclérose). Selon les lésions des veines profondes, le réseau superficiel peut parfois être surchargé et des varices sont susceptibles de se développer sur celui-ci.
S’il s’agit d’une thrombose veineuse superficielle, l’atteinte valvulaire peut provoquer secondairement des varices, ou les aggraver si elles étaient déjà présentes.
Mais le processus de formation des varices le plus fréquent n’est pas la conséquence de la thrombose. En effet, le plus souvent les varices apparaissent par altération progressive des valvules des veines superficielles sur des terrains prédisposés (hérédité), et en présence de facteurs favorisants (station debout prolongée, obésité, âge, grossesses …).
Représentation sommaire du trajet des grandes veines saphènes (traits bleus, schéma de gauche) et des petites veines saphènes (traits bleus, schéma de droite) :
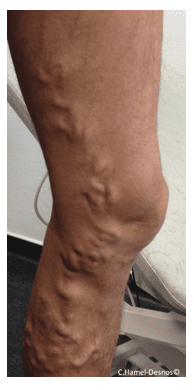
Qu’est-ce qu’une varice ?
Selon la classification internationale dite « CEAP » (Clinique, Etiologique, Anatomique, Physiopathologique), dans la classe clinique, une varice est définie comme suit :
« Par définition, une varice est une veine sous-cutanée dilatée, mesurée à 3 mm de diamètre ou plus, la mesure étant faite patient debout ».
Une varice est souvent visible sous la peau, comme les télangiectasies et les veines réticulaires, mais on en différencie les classements en fonction des diamètres. En effet, les « télangiectasies » ou « varicosités » mesurent par définition moins de 1 mm de diamètre et les veines réticulaires entre 1 et 3 mm ; elles sont considérées comme faisant partie de l’« esthétique ». Contrairement aux varices, elles ne bénéficient notamment pas de remboursement de soins par la sécurité sociale (voir rubrique « J’ai des petits vaisseaux disgracieux sur les jambes… »).
Les varices comme toutes les veines des membres inférieurs, mêmes les petites et les plus distales, possèdent des valves étagées le long de leur trajet.
Ces valves sont composées de clapets nommés « valvules » et ce sont ces clapets qui, lorsqu’ils sont défaillants, vont entrainer un reflux de sang vers le bas des jambes en position debout. Sous la pression du sang, les parois de la veine se dilatent de plus en plus et la veine devient de plus en plus variqueuse, dilatée, sinueuse et refluante (reflux du sang vers le bas en position debout). L’hypothèse selon laquelle la paroi de la veine serait la première à être « malade », se dilaterait et provoquerait secondairement l’écartement et la défaillance des valvules est également évoquée. Il est probable qu’en fait les deux processus évoluent conjointement.
Références :
- Bo Eklöf et al. Revision of the CEAP classification for chronic venous disorders: Consensus statement. J Vasc Surg 2004; 40:1248-52
- Lurie F et al. The 2020 update of the CEAP classification system and reporting standards. J Vasc Surg Venous Lymphat Disord. 2020 May;8(3):342-352. doi: 10.1016/j.jvsv.2019.12.075.
Quels sont les symptômes liés aux varices ?
Il faut différencier le «symptôme » et le « signe ».
Un symptôme est une sensation que le patient ressent alors qu’un signe est ce qui se voit.
Ainsi, les symptômes veineux incluent les douleurs, les lourdeurs, les sensations de fatigue des jambes, les crampes, le prurit (démangeaisons), les sensations de brulure, les sensations de gonflement, le syndrome des jambes sans repos, la claudication veineuse (symptômes à la marche), de même que le sentiment d’insatisfaction esthétique. Ils sont donc recueillis à l’interrogatoire du patient.
Alors que les signes en phlébologie incluent les télangiectasies, les veines réticulaires et varices, l’œdème, les troubles trophiques tels que pigmentation, lipodermatosclérose, dermite ocre, ulcères. Ils sont recueillis à l’inspection clinique.
Les symptômes veineux les plus fréquents sont les douleurs et les lourdeurs de jambes.
Ils sont en général accentués par la chaleur, la position debout prolongée et en fin de journée. A l’inverse il sont soulagés par le froid et le repos.
Les symptômes veineux peuvent parfois ressembler à des symptômes d’une autre origine, c’est le cas en particulier des douleurs, des crampes et du syndrome des jambes sans repos.
Les douleurs de jambe par exemple peuvent être liées à une pathologie lombaire, même sans que des douleurs lombaires soient exprimées par le patient, ou bien elles peuvent avoir plusieurs causes. Le médecin vasculaire pourra s’aider de l’ensemble de l’examen, y compris d’un écho-Doppler si besoin, pour guider le diagnostic.
Par ailleurs, la présence ou l’intensité des symptômes veineux, n’est pas toujours proportionnelle à l’importance des varices. Ainsi les symptômes peuvent être précoces, et apparaitre alors que les varices ne sont pas encore visibles, et à l’opposé, certains patients ont des varices très développées avec parfois même des altérations de la peau, mais ils ne se plaignent d’aucun symptôme.
La présence de symptômes veineux intervient donc dans la décision de traiter ou non des varices, mais ce n’est pas le seul critère, et votre médecin vasculaire après avoir fait un « état des lieux » vous informera des différentes options de prise en charge.
Référence : Perrin et al . Venous symptoms: the SyM Vein Consensus statement developed under the auspices of the European Venous Forum. International angiology 2016 august;35(4):374-98
J’ai les jambes lourdes mais pas de varices apparentes…
La sensation de jambes lourdes représente un symptôme veineux fréquemment rencontré dans la population générale. Les lourdeurs sont particulièrement évocatrices d’une origine veineuse si elles sont accentuées par la chaleur, lors du piétinement et en fin de journée, et inversement si elles sont soulagées par le froid et le repos.
Elles ne sont n’est pas toujours liées à la présence de varices visibles et peuvent précéder l’apparition de celles-ci.
Il se peut également que ces lourdeurs soient l’expression d’une maladie veineuse déjà installée, sans que vous le sachiez, mais qui pourra être révélée par un examen écho-Doppler.

En cas de lourdeurs persistantes, même en l’absence de varices visibles, il est donc recommandé de consulter un médecin vasculaire qui, aidé de l’examen écho-Doppler, établira un état des lieux sur votre réseau veineux des membres inférieurs et pourra vous conseiller.
Est-ce que les varices sont fréquentes et comment les éviter ?
Les varices des membres inférieurs sont très fréquentes puisqu’on estime qu’elles toucheraient 20 à 35% de la population générale en France. En d’autres termes, 18 à 20 millions de français sont potentiellement concernés par les varices.
Les varices saphènes seraient impliquées chez 30 à 50 % des patients porteurs de varices.
Les ulcères de jambes, dont on sait que 93% sont d’origine veineuse, affectent 2% de la population de plus de 70 ans et entre 4 et 5% au-delà de 80 ans.
Les ulcères sont le stade ultime de la complication des varices et même si toutes les varices ne donnent pas des ulcères, il est important de ne pas laisser évoluer des varices sans prendre un avis spécialisé, même à un stade précoce.
Il ne faut donc pas hésiter à consulter un médecin vasculaire si vous avez des varices. Celui-ci à l’aide d’un examen clinique et écho-Doppler fera le point et vous donnera les conseils nécessaires.
Il existe des facteurs favorisants au développement des varices, mais éviter celles-ci lorsqu’il y a une forte hérédité n’est pas toujours facile (c’est le facteur le plus déterminant).
Vous pouvez néanmoins limiter le développement des varices en les traitant suffisamment tôt et en respectant quelques règles d’hygiène de vie : évitez le surpoids, les expositions prolongées à la chaleur, les positions debout prolongées ou le piétinement (et si cela n’est pas possible pour des raisons professionnelles, portez des chaussettes de compression élastique au travail), pratiquez du sport (en particulier marche et natation), mangez équilibré …
Référence : HAS. Occlusion de veine saphène par laser par voie veineuse transcutanée. Actualisation de l’évaluation conduite en 2008. Mis en ligne le 21 décembre 2016. www.has-sante.fr
Est-ce que les hommes ont aussi des varices ?
Il est coutume de lire que deux tiers des individus touchés par les varices sont des femmes pour un tiers d’hommes, mais la fréquence des varices chez l’homme est probablement sous-évaluée.
Il est certain que, d’une façon générale, les hommes consultent plus tardivement que les femmes, et cela se vérifie pour les varices également.
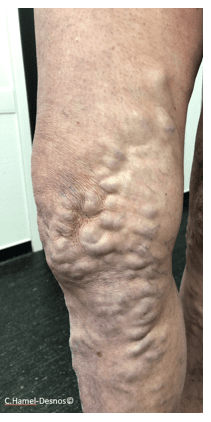
La maladie veineuse chronique n’a pas exactement la même expression clinique chez les hommes et chez les femmes et les motifs de consultation ne sont pas superposables.
Les télangiectasies (varicosités) sont moins fréquentes, et moins visibles chez l’homme en raison de leur plus grande épaisseur de peau, et parce que la présence plus dense de poils les masquent quand elles existent.
En revanche, les hommes n’ont pas moins de varices au stade constitué que les femmes.
Il est donc important qu’ils soient informés qu’en cas de varices visibles ou de symptômes veineux, un bilan phlébologique auprès d’un médecin vasculaire doit être effectué afin d’établir un état des lieux et d’envisager la meilleure attitude à adopter.
J’ai des petits vaisseaux rouge violacé sur la jambe, est-ce que ça va s’aggraver ?
Les petits vaisseaux rouge violacé sur les jambes sont appelés « télangiectasies » (ou « varicosités »), celles-ci mesurant par définition moins d’1 mm de diamètre (voir aussi autres rubriques dédiées).
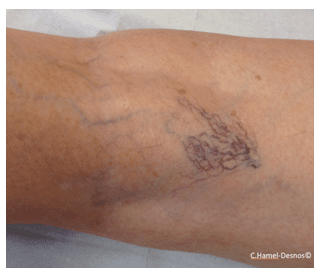
Les télangiectasies sont en règle générale banales, et peuvent s’accompagner ou non de symptômes veineux.
Elles sont très fréquentes et leur fréquence s’accentue avec l’âge, mais elles peuvent être présentes dès le jeune âge. L’hérédité joue un rôle important dans leur risque d’extension, même si d’autres facteurs aggravant peuvent intervenir, comme, l’exposition à la chaleur, la station debout prolongée, l’âge, les grossesses …
Quoiqu’il en soit, elles s’étendent pratiquement toujours dans le temps, mais à des vitesses variables, et, si l’évolution vers l’apparition de varices (diamètre ≥ 3mm) est fréquente, elle n’est pas constante et pas forcément corrélée.
Formes particulières de télangiectasies :
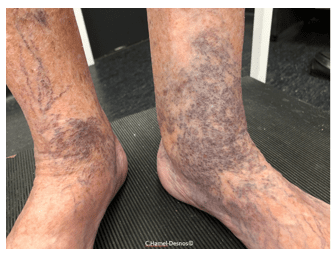
Les télangiectasies situées en couronne sur la face interne de la cheville et du pied représentent un entité à part appelée « corona phlebectatica ». La corona phlebectatica pourrait être le signe d’une maladie veineuse plus évoluée (stade clinique C4c de la classification internationale CEAP), qu’il faut faire évaluer par le médecin vasculaire, surtout si des symptômes veineux sont présents. Elle concerne rarement les sujets jeunes.
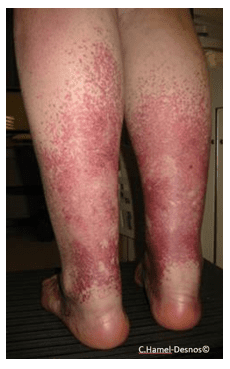
Une autre forme particulière mais rare de télangiectasies est appelée « télangiectasies en chaussettes » ; celles-ci ont une forte tendance à s’étendre. Leur traitement peut s’avérer long et fastidieux (sclérothérapie).
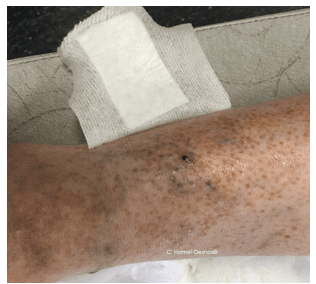
Enfin certaines télangiectasies, souvent situées sur le bas de la jambes voire aux chevilles ou aux pieds sont appelées « perles variqueuses ». Ce sont des petits vaisseaux à fleur de peau ou bombant sous la peau, avec une paroi amincie et translucide. En cas de rupture, elles sont susceptibles de provoquer une hémorragie (voir rubrique dédiée).
Ma mère a des varices, faut-il que je fasse un bilan écho-Doppler ?
L’hérédité joue un rôle prépondérant dans le développement des varices des membres inférieurs. Ainsi, 80% des patients variqueux ont des ascendants variqueux.
Lorsque l’un des deux parents a des varices, le descendant a 45% de risque d’avoir des varices, mais si les deux parents ont des varices, ce risque passe à 90%.
Néanmoins, en l’absence de symptômes veineux et de varices visibles, il n’est pas justifié de faire un bilan écho-Doppler systématique, même si votre mère a des varices.
Dans le cas contraire, il est utile de faire un état des lieux sans trop tarder.
J’ai des varices, qui dois-je consulter ?
En présence de varices, il est nécessaire de faire un « état des lieux » afin d’anticiper les problèmes et de traiter les varices si besoin.
La médecine vasculaire est une spécialité qui inclut la phlébologie, donc la prise en charge des varices.
Par conséquent, le médecin vasculaire est la personne à consulter en premier lieu pour faire le bilan clinique et écho-Doppler de vos varices et pour vous conseiller. Il a également la capacité de traiter vos varices si nécessaire.
Saignement hémorragique de varice de jambe : que faire ?
Le saignement hémorragique d’une varice ou d’un petit vaisseau rouge ou violacé appelé télangiectasie est à prendre au sérieux. Il n’est pas aussi rare qu’on le pense communément et il peut entraîner des conséquences graves.
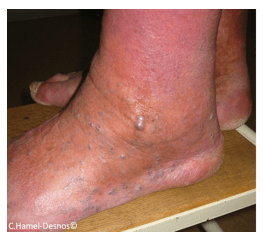
En général, il ne survient pas sur une grosse varice mais plutôt sur une petite varice ou un petit vaisseau, qui peut parfois paraitre « anodin », situé sur le bas de la jambe ou sur le pied. Si le vaisseau est saillant très visible sous la peau avec une paroi un peu translucide, on le nomme parfois « perle variqueuse » (voir photo). Les perles variqueuses sont particulièrement fragiles et dangereuses, il faut consulter un médecin vasculaire sans tarder pour avis.
L’homme étant un « bipède », la pression du sang dans les veines est plus forte sur le bas des jambes, et provoque une fragilisation de la peau, notamment en regard des petits vaisseaux. Au moindre accroc sur cette zone fragilisée, ou parfois spontanément, le vaisseau peut se rompre et provoquer une hémorragie qui peut être importante.
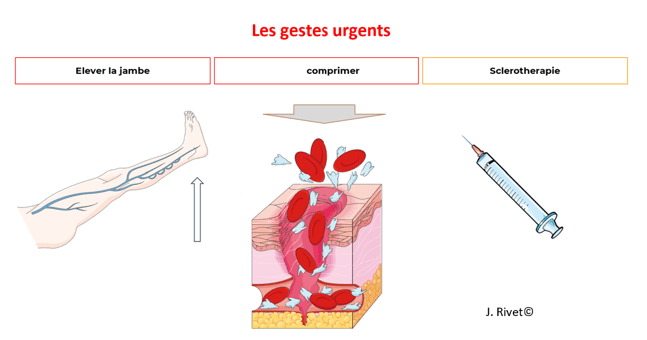
Les gestes d’urgence sont alors les suivants :
- Le patient doit rester calme, s’allonger et installer la jambe en position surélevée
- Il doit comprimer, ou faire comprimer par un tiers, le point de saignement (avec des compresses si disponibles, sinon avec n’importe quel tissu), jusqu’à l’arrêt du saignement
- Selon l’importance du saignement et de son contrôle, appeler les secours pour un transfert aux urgences.
Protéger la zone par un pansement et des compresses et appliquer une bande de coton (à garder la nuit), jusqu’à nouvel ordre.
Prévoir une consultation auprès d’un médecin vasculaire rapidement pour faire le bilan des lésions. En général, en premier lieu il sécurisera la zone de saignement en traitant par sclérothérapie les petits vaisseaux menaçants, pour éviter une récidive précoce (voir photos ci-dessous). Dans un deuxième temps, il effectuera une prise en charge plus globale adaptée à l’état des veines de vos membres inférieurs.
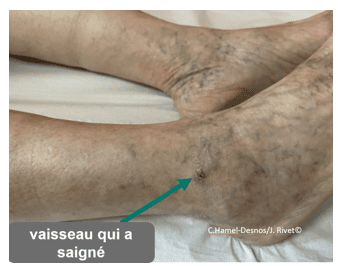
Patiente ayant présenté dans son lit chez elle, une hémorragie importante à partir d’un petit vaisseau. Elle a été transportée aux urgences pour les premiers soins et est revue 2 jours plus tard par un médecin vasculaire.
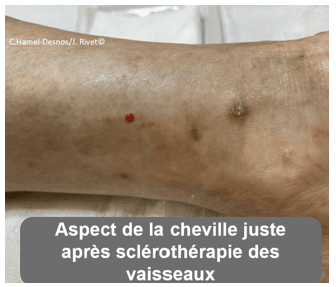
Une sclérothérapie a été réalisée par le médecin vasculaire sur les petits vaisseaux de la zone concernée
Qu’est-ce qu’un ulcère variqueux ?
Les ulcères de jambes, dont on sait que 93% sont d’origine veineuse, affectent 2% de la population de plus de 70 ans et entre 4 et 5% au-delà de 80 ans.
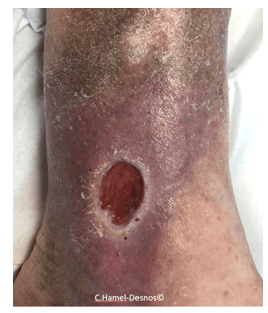
Un ulcère de jambe est défini comme une plaie avec perte de substance cutanée de la jambe, le plus souvent de la cheville, ne cicatrisant pas depuis plus d’un mois.
L’ulcère veineux peut être lié à une anomalie ou des lésions du réseau veineux profond et/ou superficiel.
L’ulcère variqueux est lié à la présence de varices. Les ulcères sont le stade ultime, le plus sévère des complications chroniques des varices (stade clinique C6 de la classification internationale CEAP– clinique, étiologique, anatomique, physiopathologique).
Un ulcère est dit « mixte » s’il est d’origine artérielle et veineuse.
Que faire en cas d’ulcère variqueux ?
Si vous avez une plaie de la cheville et des varices, vous souffrez probablement d’un ulcère variqueux. Il faut demander un avis spécialisé auprès d’un médecin vasculaire.
Celui-ci, après examen clinique et écho-Doppler, établira un état des lieux et vous conseillera sur les meilleures options thérapeutiques dans votre cas.
Il vérifiera également que cet ulcère n’ait pas d’autres causes, associées ou non (pathologie des veines profondes ou des artères en particulier).
La prise en charge d’un ulcère variqueux consiste en des soins locaux adaptés, une contention par bande ou une compression élastique et un traitement de vos varices par sclérothérapie ou par technique endoveineuse thermique (laser ou radiofréquence) selon le type de varices.
Parfois une greffe de peau, réalisée dans un centre spécialisé peut s’avérer nécessaire.
Des centres « plaies-cicatrisation » se sont développés dans les hôpitaux et les cliniques un peu partout en France. Ils assurent la prise en charge et le suivi des plaies ulcéreuses.
Souvenez-vous que les ulcères sont le stade ultime de la complication des varices et que, même si toutes les varices ne donnent pas des ulcères, il est important de ne pas laisser évoluer des varices sans prendre un avis spécialisé, même à un stade précoce.
Quels sports peut-on pratiquer quand on a des varices ?
Quel que soit le sport que vous aimez pratiquer, il sera le bienvenu, car il est toujours préférable de pratiquer n’importe quel sport plutôt que de n’en faire aucun.
A noter tout de même que le sport de haut niveau, professionnel ou non, entraine des pathologies musculo-tendineuses et articulaires spécifiques et parfois un retentissement sur la circulation veineuse. Ainsi certains sportifs ont ce que l’on nomme des « varices du sportif ». Ce ne sont pas de vraies varices car ces veines fonctionnent normalement, mais elles sont dilatées et visibles en raison des conditions extrêmes d’hyperpression veineuse dans les jambes due à l’effort musculaire.

Si vous n’avez pas d’a priori, que vous n’êtes pas passionné par un sport en particulier, et si vous avez des varices, les conseils ci-dessous peuvent vous aider à choisir votre activité sportive. Ils concernent le sport pratiqué de façon raisonnable, amateur ou de loisir.
Sports particulièrement conseillés :
La marche, le golf, la course à pied, le vélo, le ski de randonnée, la natation, la gymnastique sont d’excellents sports en général, et le sont en particulier dans le cadre d’une insuffisance veineuse.

Sports intermédiaires :
Les sports « intermédiaires » ne sont pas déconseillés mais ils peuvent présenter certains inconvénients. Ces inconvénients ne sont pas supérieurs aux avantages et ne doivent donc pas, d’une façon générale, vous empêcher de pratiquer votre sport favori.
Selon la sévérité de vos varices, il est possible cependant que, dans certains cas, votre médecin vasculaire vous oriente vers un autre sport, ou qu’il vous demande de suspendre la pratique de ce sport pendant une dizaine de jours après un traitement de vos varices (sclérothérapie ou laser/radiofréquence).
Ainsi, les sports collectifs (football, rugby, basket-ball, hand-ball, volley-ball, hockey…) et le tennis sont des sports intermédiaires, qui comportent des actions avec « à-coups », et des contacts parfois « rudes », de même que les sports de combats.
L’équitation et le ski alpin sont également des sports intermédiaires car ils entrainent des contraintes, à type de frottements/serrements, sur les jambes (et des « à-coups » pour le ski).
Sport à éviter si possible : L’haltérophilie n’est pas le meilleur des sports chez un patient porteur de varices. Il provoque une augmentation des pressions veineuses abdominales et donc de la pression veineuse dans les jambes.
Est-ce que les bas de compression sont utiles pour les varices ?
Les bas de compression ne sont pas à proprement parler « utiles » pour lutter directement contre les varices. En effet, aucune étude n’a démontré qu’ils avaient la capacité d’empêcher l’apparition de varices, de les faire régresser ou de ralentir leur évolution.
En revanche, ils peuvent être très utiles pour soulager les symptômes qui accompagnent les varices, tels que lourdeurs de jambes, douleurs, sensations de gonflement …
Ils sont également conseillés aux stades de complications des varices : pour contenir l’œdème des jambes quand il est présent, ou en présence de « troubles trophiques » sur les jambes, c’est-à-dire lorsqu’il y a une altération de la peau et des tissus en raison de la mauvaise oxygénation du sang veineux (eczéma, dermite ocre, « lipodermatosclérose », ulcères de jambe cicatrisés ou ouverts…).
Les chaussettes de compression prennent le pied et la jambe et s’arrêtent sous le genou, alors que les bas-cuisses prennent l’ensemble du membre inférieur et s’arrêtent à la racine de cuisse.

C’est néanmoins au niveau de la jambe que la pression est la plus forte et la plus efficace. Les bas-cuisses et les collants ne sont donc pas plus efficaces que les chaussettes. Ils ont globalement surtout un intérêt esthétique par rapport aux chaussettes (lors du port de robes ou de jupes), et, selon certaines morphologies ou dans certains contextes, ils peuvent être mieux tolérés ou plus pertinents.
Il existe 4 classes de compression élastique, allant de 1 à 4, la quatre étant la plus forte compression.
Il est préférable que les bandes, les chaussettes et les bas de compression ou collants fassent l’objet d’une prescription médicale par un médecin spécialisé, le médecin vasculaire, car ils doivent être adaptés à votre morphologie et à votre état.
Y a-t-il des médicaments pour traiter les varices ?
Des médicaments sont disponibles sur le marché pour soulager les symptômes liés aux varices. Ils n’ont pas d’effet direct sur les varices et ne peuvent empêcher l’apparition de celles-ci, ni les faire régresser ou ralentir leur évolution.
Ils sont nommés « veinotoniques » ou « phlébotoniques » et nombreux sont ceux qui sont à base de produits naturels tels que vigne rouge, ruscus, hamamélis, marron d’Inde, cassis, ginko biloba, mélilot, cyprès, écorce de pin maritime, pépin de raisin …
Les flavonoïdes (vitamine P) pourraient de surcroit posséder une action anti-inflammatoire et antioxydante.
Tous ces produits sont en vente libre et non remboursables, mais, pour un usage optimisé il est préférable d’en parler à votre médecin vasculaire.
Quels sont les traitements pour faire disparaitre les varices ?
Schématiquement, il existe principalement deux façons de supprimer les varices :
- Soit l’extraction de la veine par chirurgie ouverte : stripping, phlébectomies
- Soit le traitement endoveineux : la veine est détruite sur place (in situ), soit par un agent sclérosant (sclérothérapie), soit par la chaleur (laser endoveineux, radiofréquence).
Le stripping conventionnel a longtemps été la technique de référence, mais il doit céder maintenant la place aux traitements endoveineux thermiques (recommandations nationales et internationales). Geste invasif et agressif, qui consistait à extraire/arracher la veine saphène par des incisions, le stripping était pratiqué très souvent sous anesthésie générale et était suivi de plusieurs semaines d’arrêt de travail.

Les phlébectomies de varices ne concernent pas les veines saphènes, mais plutôt leurs branches (« veines tributaires ») ou des varices isolées. Elles consistent à extraire chirurgicalement des varices par des petites incisions de place en place sous anesthésie locale. Elles sont parfois réalisées dans le même temps que le traitement de la veine saphène.

Les traitements endoveineux thermiques tels que le laser endoveineux et la radiofréquence, moins invasifs que le stripping et très efficaces, sont maintenant largement préférés à ce dernier pour le traitement des veines saphènes. Ces traitements sont réalisés sans incisions, par ponction et cathétérisme, le plus souvent sous anesthésie locale (par tumescence), et ne nécessitent pas ou peu d’arrêt de travail (voir rubrique dédiée).
La sclérothérapie souvent pratiquée avec un agent sclérosant sous forme mousse et sous contrôle échographique, pour renforcer son efficacité et sa sécurité, peut être utilisée dans le traitement des veines saphènes. Néanmoins, elle laissera la place au laser ou à la radiofréquence si ceux-ci sont réalisables, en raison d’une supériorité d’efficacité de ceux-ci dans cette indication.
Si elle n’est pas la technique de référence pour le traitement des veines saphènes, la sclérothérapie rend cependant de grands services en pratique courante, car elle permet de traiter beaucoup de varices que les autres techniques ne peuvent pas traiter. Elle se pratique en cabinet, sans anesthésie, et consiste à injecter un produit directement dans la varice pour provoquer un processus de fibrose de celle-ci. (voir rubriques dédiées)
En dehors des techniques citées ci-dessus, toutes remboursables, d’autres méthodes sont actuellement à l’étude mais ne sont pas remboursables en France, et parfois non disponibles sur le marché français. La glue (colle cyanoacrylate), le MOCA (ablation mécanico-chimique), les ultrasons, les micro-ondes, … en sont des exemples.
Si on détruit mes varices, comment va circuler le sang ?
La circulation veineuse des membres inférieurs comporte deux réseaux : le réseau veineux profond et le réseau veineux superficiel. (voir rubrique « Le réseau des veines des membres inférieurs »)
C’est essentiellement par le réseau veineux profond que le sang veineux circule : il draine 90% du sang veineux des membres inférieurs alors que le réseau veineux superficiel ne draine que les 10% restants.
Les varices des membres inférieurs se forment uniquement sur le réseau veineux superficiel, pas sur le réseau veineux profond.
Une varice est une veine défaillante qui non seulement n’aide plus au retour du sang, mais le gêne car dans une varice, en position debout, le sang reflue vers le bas.
Il n’y a donc aucun danger à neutraliser ou détruire une varice, votre circulation ne s’en portera que mieux.
Si je ne soigne pas mes varices, est-ce que c’est dangereux ?
Les risques de traiter les varices sont abordés dans différentes rubriques selon les techniques concernées, mais, lors des décisions de prise en charge des varices, il est important de mettre en balance les risques que vous prenez à ne pas les traiter.
Les « varices » ne constituent pas une maladie « grave », mais celle-ci est « chronique » et « évolutive ». « Chronique » signifie que cette affection n’est pas ponctuelle, qu’elle est constitutionnelle et que vous avez cette « fragilité » des veines pour toute votre vie. « Evolutive » signifie que la maladie évolue et s’aggrave dans le temps. L’évolution est cependant lente le plus souvent.
Cela signifie également qu’après vous avoir soigné des varices, aucun praticien ne peut vous affirmer en toute honnêteté, que vous n’aurez plus jamais de varices de votre vie.
C’est une maladie qui revêt des aspects très variables et dont l’évolution et la sévérité s’expriment également de façon très variable.
Ainsi la « charge héréditaire » peut être plus ou moins importante.
L’expression clinique peut être minime et son évolution très lente, et inversement, certains individus ont des varices dès l’enfance et/ou connaitront des évolutions sévères.
Si vous avez des varices, il est important de commencer par faire un état des lieux auprès d’un médecin vasculaire qui, à l’issue d’un examen clinique et écho-Doppler, vous informera du stade d’évolution de votre maladie, de ses risques évolutifs et des options de prise en charge.
Si vous êtes à stade débutant de la maladie, il vous prodiguera des conseils, car il n’y a pas d’urgence à traiter, mais il faudra surveiller. Si les symptômes veineux s’aggravent ou si les varices se développent, il faut ré-évaluer la situation.
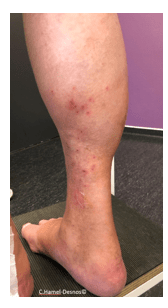
Si vous avez déjà des varices évoluées, les risques concernent non seulement l’aggravation des symptômes et le développement des varices, mais aussi les altérations de la peau et des tissus du bas de la jambe, qui peuvent apparaitre avec le temps : risque d’eczéma, pigmentation, dermite ocre, lipodermatosclérose (rétraction et durcissement de la jambe, voir photo), et au stade ultime ulcère variqueux de cheville. (voir rubrique « Ulcère variqueux »).
Le sang qui circule mal dans les varices, qui stagne, peut favoriser les caillots et provoquer une thrombose veineuse superficielle (« phlébite superficielle »).
Enfin, certaines varices ou « varicosités » peuvent se rompre et provoquer des hémorragies. (voir rubrique « Hémorragie variqueuse »).
Liste des contributeurs pour la rédaction et l’iconographie (par ordre alphabétique):
Mathilde Dauguet, Joseph Emmerich, Claudine Hamel-Desnos, Mathilde Pécourt, Jade Rivet.